- Jueves, abril 3, 2025
REQUIERE ATENCIÓN DE EPILEPSIA DIAGNÓSTICO Y TRATAMIENTO ADECUADOS
Academia Mexicana de Ciencias
Boletín AMC/031/17
Ciudad de México, 8 de febrero de 2017
- Existen diversos tipos de epilepsia y dependiendo de cuál se trate el paciente puede tener convulsiones, alucinaciones, cambios súbitos de conducta que van de segundos a menos de tres minutos.
- La mayoría de los afectados con este padecimiento pueden ser controlados con uno o hasta tres medicamentos. También existen epilepsias fármaco-resistentes de difícil control que requieren tratamiento especial, entre los que se encuentran el tratamiento quirúrgico o la estimulación del nervio vago.
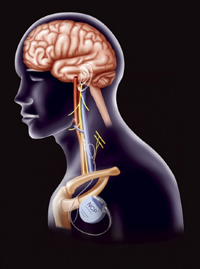
- La terapia de estimulación del nervio vago se recomienda cuando el paciente tiene una epilepsia fármaco-resistente y no es candidato al tratamiento quirúrgico o no quiere someterse a una cirugía cerebral.
Imagen: tomada de www.enfermeriadeciudadreal.com.
Imagen en alta resolución
En el mundo hay cerca de cincuenta millones de personas epilépticas y la mayoría presentan la enfermedad desde la infancia, “el 75% en la etapa pediátrica cuando se lleva a cabo el neurodesarrollo y si no se da un diagnóstico oportuno y un tratamiento adecuado el paciente puede perder habilidades motoras y del lenguaje”, dijo Leticia Munive Báez, presidenta de la Sociedad Mexicana de Neurología Pediátrica.
En el marco hoy del Día Internacional de la Epilepsia, la doctora explicó que todos podemos tener una crisis convulsiva aislada en algún momento de nuestra vida, pero no quiere decir que se padezca de epilepsia, para que se trate de esta enfermedad estos eventos tienen que ser repetitivos y crónicos.
En el cerebro se producen neurotransmisores —sustancias que se encargan de la transmisión de las señales desde una neurona a otra—, y cuando no hay una regulación adecuada de estas sustancias se presentan modificaciones en la actividad cerebral, lo que se manifiesta como descargas eléctricas y a estas crisis repetitivas se les conoce como epilepsia.
De acuerdo con la especialista en epilepsia y trastornos del neurodesarrollo, existen diversos tipos de epilepsia y dependiendo de cuál se trate el paciente puede tener convulsiones, alucinaciones, cambios súbitos de conducta que van de segundos a menos de tres minutos, así como crisis epilépticas del área visual. “La mayoría de los afectados con este padecimiento pueden ser controlados con un medicamento, pero algunos necesitan dos o tres. También existen epilepsias fármaco-resistentes, que son de difícil control y que requieren tratamiento especial, entre los que se encuentran el tratamiento quirúrgico o la estimulación del nervio vago”.
Con esta información se establece que los pacientes con epilepsia tienen derecho a un diagnóstico oportuno, a la atención médica, a conocer alternativas de tratamiento y sus efectos secundarios y a elegir el tratamiento, lo que en su conjunto contribuye a que quienes presentan esta enfermedad se puedan integrar a la sociedad.
En cuanto a la llamada epilepsia fármaco-resistente, que no responde al tratamiento habitual con medicamentos, el neurólogo epileptólogo Eduardo Ramos Reyna señaló que este concepto sirve para establecer cuando el paciente necesita otra terapia a parte de los medicamentos, ya que “el enfermo se ve afectado en su calidad de vida porque se requiere un uso desmedido de medicamentos, tienen crisis intratables, deterioro cognitivo y progresivo, además de aumento del riesgo de mortalidad por accidentes provocados por las crisis, por ejemplo, convulsivas”.
Algunos de los tratamientos especiales para la epilepsia que no han mostrado respuesta a los medicamentos son los quirúrgicos o la terapia de estimulación del nervio vago izquierdo, el cual forma parte de un grupo de los llamados nervios craneales y se localiza al nivel del cuello, junto a las venas y las arterias.
Los nervios vago, derecho e izquierdo, afectan la función del corazón, los pulmones y varios órganos del abdomen. El del lado derecho tiene mayor relación con el corazón y para evitar riesgos en la terapia de estimulación se utiliza el nervio vago del lado izquierdo.
Al respecto de esta terapia que no reemplaza los medicamentos antiepilépticos, sino que los complementa, Ramos Reyna dijo que este dispositivo —que se instala de manera subcutánea en el lado izquierdo del pecho—está conformado por un generador similar a un marcapasos y un cable delgado que envía impulsos al nervio vago del lado izquierdo, que a su vez envía impulsos eléctricos controlados al cerebro. Este estimulador se controla a través de una pequeña computadora y la batería tiene una vida de ocho a doce años.
Entre los efectos benéficos que se han observado con esta terapia es la mejora del flujo sanguíneo cerebral —en específico en el tálamo y la corteza del cerebro— y esto ayuda al control de las crisis, ya que produce una desincronización de la actividad de las neuronas que provocan los ataques; además, modula los neurotransmisores que ayudan a disminuir la posibilidad de crisis. Algunos de los efectos adversos que se presentan durante la estimulación del nervio vago son: tos, la voz se vuelve grave, adormecimiento, dolor en el sitio del implante, ataques de hipo y dificultades para respirar durante el ejercicio, destacó el doctor Ramos Reyna en conferencia de prensa convocada por Levbeth Medical.
En su participación, el neurocirujano Enrique de Obieta Cruz dijo que la terapia de estimulación del nervio vago se recomienda cuando el paciente tiene una epilepsia fármaco-resistente y no es candidato al tratamiento quirúrgico o no quiere someterse a una cirugía cerebral.
Recordó que esta terapia fue aprobada por la Administración de Alimentos y Medicamentos de Estados Unidos (FDA, por sus siglas en inglés) en junio de 1997; se calcula que en México se han implantado cerca de 200 estimuladores del nervio vago, mientras que en el mundo hay más de 60 mil equipos instalados. “Estos dispositivos están disponibles en nuestro país en los hospitales públicos y privados, ya que se encuentran dentro del cuadro básico y catálogo de insumos del sector salud”.
Noemí Rodríguez González.
Regresar Arriba, o a Comunicados, o al Inicio.
AMC "Casa Tlalpan" Calle Cipreses s/n, km 23.5 de la carretera federal México - Cuernavaca, San
Andrés Totoltepec, Tlalpan, C.P. 14400, México, D.F.
Coordinación de Comunicación y Divulgación
Teléfonos: (52-55) 58 49 49 04, Fax: (52-55) 58 49 51 10, amcpress@unam.mx
Mapa de ubicación
